

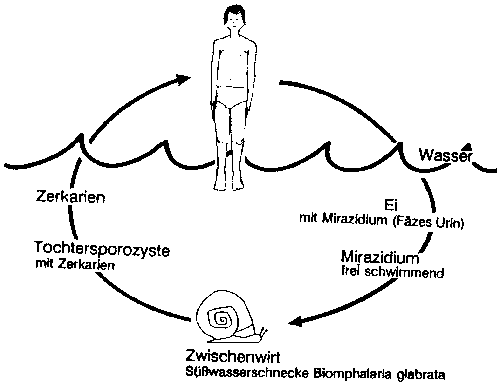
Während der Penetrationsphase treten die Erreger über die Haut ein. Dafür genügt bereits ein einmaliger, kurzer Gewässerkontakt in endemischen Gebieten. Die frei umherschwimmenden Larven dringen bei Kontakt mit einem Menschen innerhalb weniger Minuten in die Haut ein, werfen den Schwanz ab und durchwandern das subkutane Gewebe. Das Eindringen kann völlig reaktionslos oder begleitet von Juckreiz und Rötungen verlaufen. Aus dem Gewebe suchen die jungen Schistosomen venöse Kapillaren und Lymphgefäße auf und gelangen über den großen Kreislauf in die Pfortader und die Lebergefäße, wo sie sich zu erwachsenen Würmern entwickeln. Vor Erreichen der Geschlechtsreife vereinigen sich Männchen und Weibchen zu Paaren und wandern dann in die Darmvenen und die Venengeflechte von Blase und Enddarm.
(Abbildung 12)
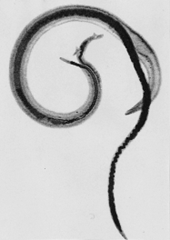
In der akuten Phase nach etwa drei bis zehn Wochen setzen die Pärchenegel allergisierende Substanzen frei. Der Patient klagt über Fieber, Kopf- und Gliederschmerzen sowie gestörte Darmfunktion und geschwollene Lymphknoten.
Mit der Eiablage beginnt das chronische Stadium. Die Eier gelangen ins Gewebe und ins Blut und werden in andere Organe verschleppt. Um die Eier im Gewebe entstehen granulomartige Reaktionsherde, die später durch Bindegewebe ersetzt werden und somit zu fibrös-zirrhotischen Veränderungen führen.
(Abbildung 13)
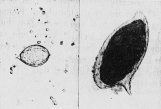
Die heftigen Durchfälle treten auf wenn die erwachsenen Schistosomen in den Darmtrakt eindringen und dort ihre Eier ablegen. Sie sind begleitet von starken, krampfhaften Bauchschmerzen und Gewichtsverlust. Der Stuhl ist von schleimiger Beschaffenheit und weist Blut- und Eiterbestandteile sowie zahlreiche Eier auf. Als bestes Therapiemittel wird derzeit eine Chemotherapie mit Praziquantel vorgeschlagen, wichtig ist aber auf jeden Fall die Prophylaxe. Sie besteht zum einen in der Bekämpfung der Schnecken, die als Zwischenwirte dienen, und der Trockenlegung kontaminierter Gewässer, aber auch darin, z.B. Touristen vorab über Risiken durch Baden oder Trinkwassergenuß zu informieren.
(Abbildung 14)
Abgesehen von den genannten Erregern können auch beinahe alle Antibiotika Durchfälle mit Blutbeimengungen hervorrufen; am häufigsten werden Lincomycin und Cephalosporine dafür verantwortlich gemacht.
Betroffen sind vor allem ältere, schwerkranke Patienten, die dann neben den akut schleimig-wäßrigen und blutigen Stühlen zusätzlich schwergradige allgemeine Krankheitszeichen entwickeln. Letztendlich darf nicht vergessen werden, daß Vergiftungen mit Schwermetallen wie Thallium, Quecksilber, Eisen und Kupferverbindungen zu ulzerösen Schleimhautläsionen und somit natürlich auch zu blutigen Diarrhoen führen können.
 |
 |